Τέτανος, όλοι έχουμε ακούσει γι’ αυτόν. Όμως πόσοι γνωρίζουμε τι ακριβώς είναι; Από τι προκαλείται και πώς αντιμετωπίζεται; Σε ποιες περιπτώσεις είναι απαραίτητη η χορήγηση ορού και πότε πραγματοποιείται προγραμματισμένα ο εμβολιασμός;
Ο τέτανος οφείλεται σε έναν μικροοργανισμό, το Clostridium tetani και πιο συγκεκριμένα σε μια νευροτοξίνη του εν λόγω μικροοργανισμού που προκαλεί νευρική διεγερσιμότητα και τετανικές μυϊκές συσπάσεις. Το Clostridium tetani εισέρχεται και αναπτύσσεται στα ίσχαιμα τραύματα (συνήθως από βαθύ κόψιμο) που μολύνονται με χώμα ή κόπρανα. Πιο επιρρεπή είναι τα τραύματα εκείνα που περιέχουν κάποιον νεκρωμένο ιστό ή ξένο σώμα. Ο τέτανος μπορεί να εμφανιστεί σπανιότερα σε ασθενείς που υποβλήθηκαν σε χειρουργικές επεμβάσεις, σε άτομα που κάνουν ενέσεις ναρκωτικών, αλλά και σε ασθενείς χωρίς εμφανή κάκωση.
Η συχνότητα της νόσου παρουσιάζεται μειωμένη τα τελευταία χρόνια, γεγονός που αποδίδεται στην όλο και περισσότερο διαδεδομένη χρήση του τοξοειδούς του τετάνου και της βελτιωμένης αντιμετώπισης των τραυμάτων, συμπεριλαμβανομένης της χρήσης προφύλαξης έναντι του τετάνου στα τμήματα επειγόντων περιστατικών. Παρ’ όλα αυτά, ο τέτανος συνεχίζει να απασχολεί κυρίως τους μεγαλύτερους ενήλικες που δεν έχουν εμβολιαστεί ή εμβολιάστηκαν ανεπαρκώς. Σε αυτό το σημείο γίνεται φανερή ακόμα μία πτυχή της ζωτικότητας των εμβολιασμών, κόντρα στην παραπληροφόρηση και την προπαγάνδα συγκεκριμένων επικίνδυνων για τη δημόσια υγεία μειονοτήτων.
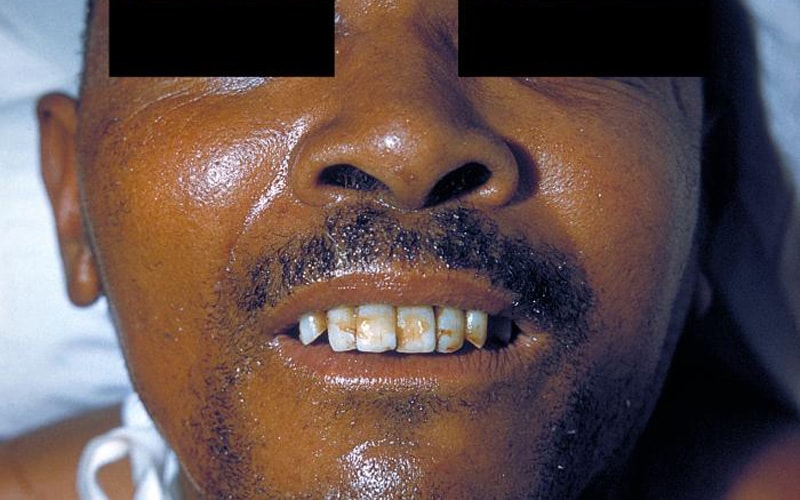
Τι συμβαίνει στην περίπτωση που κάποιος μολυνθεί από το Clostridium tetani και δεν είναι εμβολιασμένος ή έχει παρέλθει το χρονικό διάστημα ασφαλείας της ανοσοποίησης; Τα συμπτώματα του τετάνου μπορούν να εμφανιστούν μόλις μία ημέρα μετά την έκθεση ή και αρκετούς μήνες αργότερα. Η μέση περίοδος επώασης είναι 7 ημέρες. Αρχικά κυριαρχούν άλγος ή κνησμός στην περιοχή του τραυματισμού, περιορισμός των κινήσεων της κάτω γνάθου και σπασμοί των μυών του προσώπου, ο λεγόμενος σαρδόνιος γέλωτας. Ακολουθούν η δυσκαμψία του αυχένα, η δυσφαγία και ο λαρυγγόσπασμος. Στις βαρύτερες περιπτώσεις οι σπασμοί των μυών του αυχένα προκαλούν οπισθότονο. Με την εμφάνιση σπασμών στον θώρακα και στο διάφραγμα, εμφανίζονται όλο και μεγαλύτερες περίοδοι άπνοιας. Η θερμοκρασία παραμένει σε φυσιολογικά επίπεδα ή μπορεί και να αυξηθεί. Τα συμπτώματα και οι επιπλοκές του τετάνου συγκεντρώνονται στον παρακάτω πίνακα:
| Συμπτώματα | Επιπλοκές |
| Περιορισμός κινήσεων κάτω γνάθου | Λαρυγγόσπασμος |
| Μυϊκοί σπασμοί – συχνά στον στόμαχο | Κατάγματα οστών |
| Επώδυνη μυϊκή δυσκαμψία | Νοσοκομειακές λοιμώξεις |
| Δυσφαγία | Πνευμονική εμβολή |
| Σπασμοί | Πνευμονία |
| Κεφαλαλγία | Δύσπνοια – άπνοιες |
| Πυρετός και εφίδρωση | |
| Αλλαγές στην αρτηριακή πίεση και ταχυκαρδία |
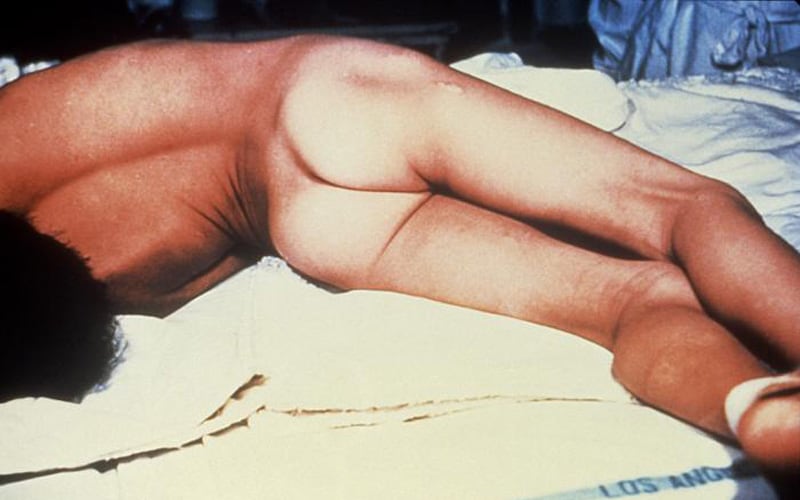
Είναι ολοφάνερη, λοιπόν, η ανάγκη πρόληψης αλλά και έγκαιρης αντιμετώπισης του τετάνου ώστε να αποφευχθούν οι επιπλοκές της νόσου που μπορούν να οδηγήσουν ακόμα και στον θάνατο. Όσον αφορά στην πρόληψη, έχει ήδη τονιστεί η σημασία του εμβολιασμού. Η τήρηση του προγραμματισμένου εμβολιασμού είναι το καλύτερο εργαλείο στην προφύλαξη από τη νόσο. Μάλιστα, είναι απαραίτητη η ενίσχυση της ανοσοποίησης έναντι του Clostridium tetani καθ’ όλη τη διάρκεια της ζωής, σε όλες τις ηλικίες. Ο εμβολιασμός έναντι του τετάνου εμπεριέχεται σε πολυδύναμο εμβόλιο που χορηγείται αρχικά σε 5 δόσεις στη βρεφική και παιδική ηλικία (2, 4, 6, 15-18 μηνών και 4-6 ετών), έπειτα σε άλλη μία δόση στην προεφηβική και εφηβική ηλικία (11-12 ετών), και από εκεί και πέρα ανά δεκαετία. Εάν 5 έτη μετά την τελευταία δόση συμβεί τραυματισμός υψηλού κινδύνου, πρέπει να χορηγείται και νέα αναμνηστική δόση. Εάν το χρονικό διάστημα από την τελευταία δόση είναι μεγαλύτερο των 10 ετών ή δεν έχει προκληθεί ανοσοποίηση, χορηγείται ενδομυϊκά ανθρώπειος αντιτετανική γ-σφαιρίνη και συγχρόνως σε άλλη θέση χορηγείται τετανική ανατοξίνη. Εάν πρόκειται για βαρύ τραύμα που δεν έχει επουλωθεί σε 4 εβδομάδες χορηγείται και δεύτερη δόση. Φυσικά αφού ο ασθενής αναρρώσει θα πρέπει να ακολουθήσει εμβολιασμός, αφού η νόσος δεν καταλείπει ανοσία.

Είναι επιτακτικό να ρωτούνται όλοι οι ασθενείς με τραυματικές κακώσεις σχετικά με την προηγούμενη προφύλαξη έναντι του τετάνου. Εφόσον υπάρχει υποψία εγκατεστημένου τετάνου, απαιτείται άμεσα εντατική θεραπεία. Βασικά στοιχεία της θεραπείας αποτελούν η ουδετεροποίηση της τοξίνης με την υπεράνοσο σφαιρίνη, η εκτομή και χειρουργική αφαίρεση του πιθανού τραύματος, η ενδοφλέβια χορήγηση υψηλής δόσης πενικιλίνης, η αναπνευστική υποστήριξη εάν ενδείκνυται και η προστασία από αιφνίδια ερεθίσματα. Το ποσοστό θανάτων ανέρχεται σε 18% στον εγκατεστημένο τέτανο, οπότε για πολλοστή φορά τονίζεται η σημασία του πλήρους εμβολιασμού.




